現在兒科過敏門診跟你想的不一樣

23
3 月
10-20 年前,孩子如果因過敏來到兒科門診,醫師的處置會以症狀為主,哪裡不舒服就處理哪裡:流鼻水就開抗過敏藥,咳嗽就當感冒處理,皮膚癢就擦藥膏。家長最常說的一句話就是:「醫師,他又過敏了。」
但隨著免疫學、流行病學與長期追蹤研究的累積,醫界對過敏本質的理解已經改變,現在兒科過敏門診的診治方式,也和過去不一樣了。
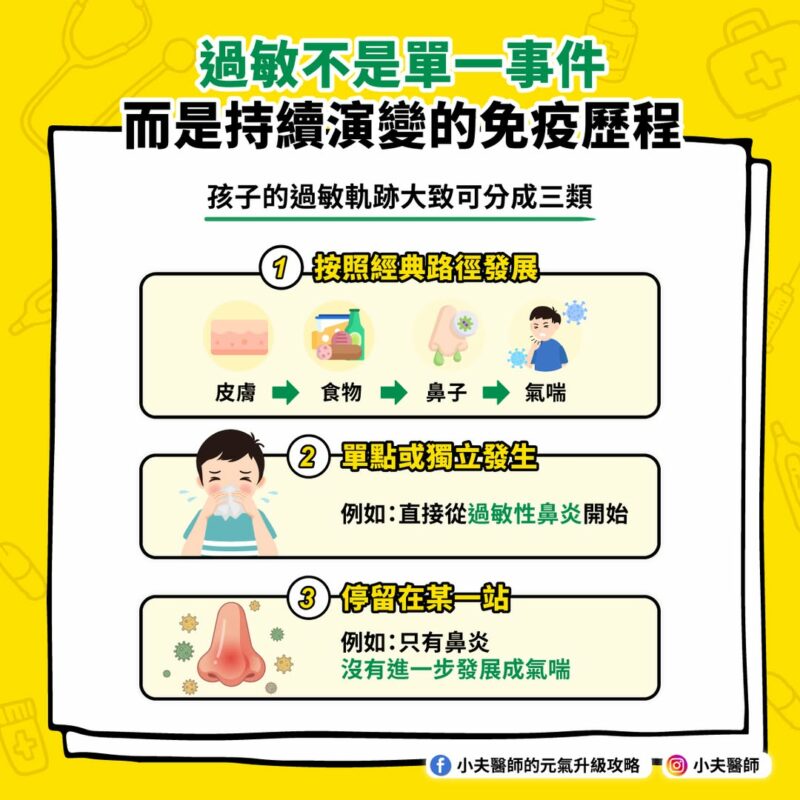
 過敏不是單一事件,而是持續演變的免疫歷程
過敏不是單一事件,而是持續演變的免疫歷程
現在的兒科過敏門診,醫師問的不只是「哪裡不舒服」,而是:這個孩子是不是過敏體質?家裡的環境、睡眠、飲食,有沒有長期刺激源?
因為過敏不只是局部、反覆發作的症狀,而是一段可能隨年齡演變、跨器官表現的免疫歷程。醫學上,這個概念稱為過敏進行曲(Atopic March),指的是過敏性疾病從嬰幼兒期開始,在不同器官系統中陸續出現的自然病程。
原因在於皮膚屏障受損後,過敏原更容易進入體內,啟動免疫反應,讓過敏從皮膚逐步延伸到呼吸道。
也就是說,有些孩子的過敏起點就是鼻炎,之後要持續觀察它會不會停在鼻子,還是進一步影響下呼吸道。
因此孩子的過敏軌跡大致可分成三類:
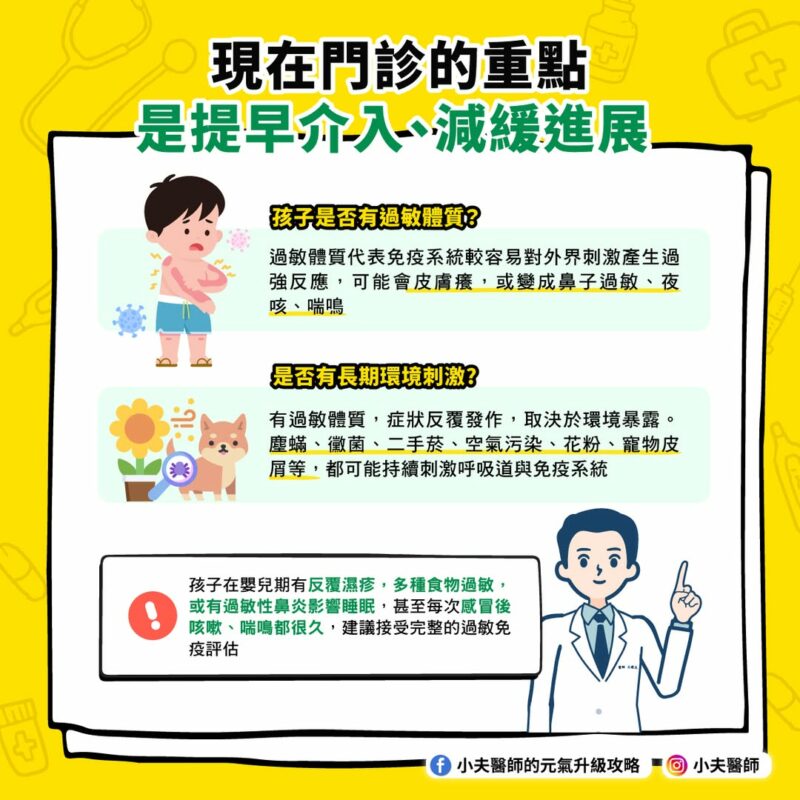
 現在門診的重點,是提早介入、減緩進展
現在門診的重點,是提早介入、減緩進展
現在醫師看診時,不只處理當下症狀,也會一起評估孩子整體的過敏風險。通常會關注兩件事:
孩子是否有過敏體質?
過敏體質代表免疫系統較容易對外界刺激產生過強反應,而且不一定只表現在單一器官。今天可能是皮膚癢,之後也可能變成鼻子過敏、夜咳或喘鳴。醫師會評估:這次發作只是整段過敏歷程的起點或中間一站?
是否有長期環境刺激?
即使有過敏體質,症狀會不會反覆發作、持續惡化,往往取決於環境暴露。塵蟎、黴菌、二手菸、空氣污染、花粉、寵物皮屑等,都可能持續刺激呼吸道與免疫系統,不只是讓孩子反覆不舒服,也可能推著整條過敏路徑往前走。
目的:從「治症狀」轉向「早期介入」,透過環境控制、保濕修復皮膚屏障、避開惡化因子,必要時搭配進一步治療,降低未來氣喘、慢性鼻竇炎等風險。
![]() 愈早看懂孩子的過敏表現與背後風險,愈有機會在關鍵時間點及早介入,降低後續疾病負擔。
愈早看懂孩子的過敏表現與背後風險,愈有機會在關鍵時間點及早介入,降低後續疾病負擔。
參考資料:Not all rhinitis follows the atopic march: Early-life risk factors for rhinitis, with and without atopic disease. (2025). Allergy. Advance online publication. https://pmc.ncbi.nlm.nih.gov/articles/PMC12862542/


